IgA腎症とは
IgA腎症の本質はなにか?
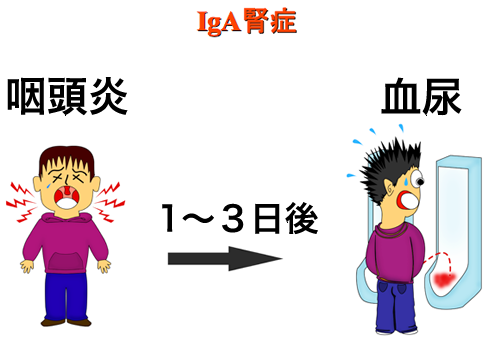
IgA腎症は血尿と蛋白尿(初期には陰性のこともある)を呈する慢性糸球体腎炎の半数以上を占める頻度の高い疾患です。現在、末期腎不全のため透析導入が必要となる患者数としては糖尿病性腎症の次に多い疾患とされています(慢性糸球体腎炎が原因の透析導入患者の中には腎生検が行われていない症例が多く含まれるために正確な数字は不明です)。
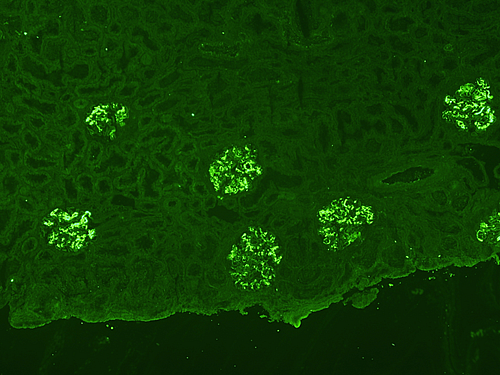
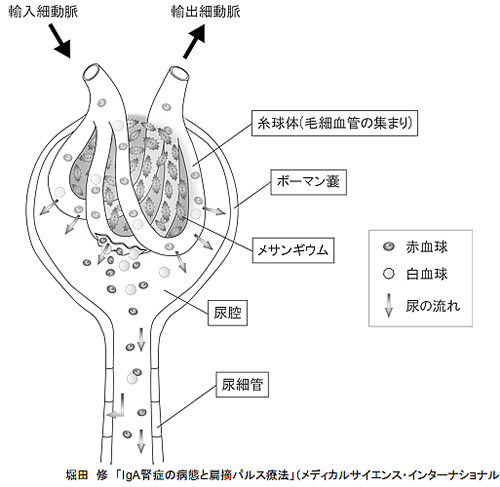
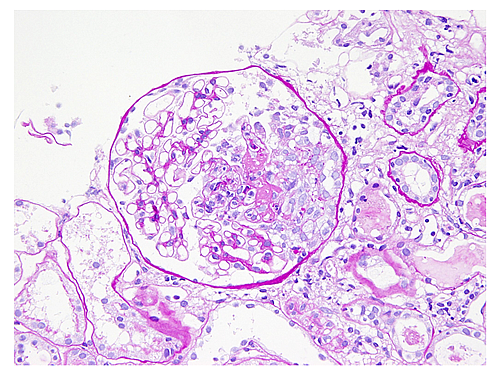
糸球体のメサンギウム領域に免疫グロブリンA(IgA)が沈着することを特徴とします。しかし、現在では、尿に異常がなくてもメサンギウムにIgAがメサンギウムに沈着する現象(IgA沈着症)は日本人では10人に一人くらいの頻度でおきていることがわかっております。しかし、実際にIgA腎症を発症するのはIgA沈着症のうちの数十人に一人に過ぎません。すなわち、メサンギウムへのIgA沈着はIgA腎症の必要条件ですがそれだけでは十分条件でないということになります。ではIgA腎症はIgA沈着症と何が違うのでしょうか?それは糸球体毛細血管炎があるかないかです。IgA腎症において必発とされる血尿はメサンギウムにIgAが沈着するだけでは生じません、血尿が生じるためには毛細血管の壁が断裂する必要があります。糸球体毛細血管の断裂を引き起こしている病態が糸球体毛細血管炎です。激しい糸球体毛細血管炎が生じると腎機能が急速に低下しますが、IgA腎症の場合ではほとんどが、いわゆる“くすぶり型”の糸球体毛細血管炎で少しずつゆっくりと進行します。
したがって、IgA腎症の本態は「メサンギウムにIgA沈着を伴うくすぶり形の糸球体毛細血管炎」とみなすことができます。(図)